距腿関節拘縮へのリハビリアプローチ
――「時期を見極める」ことが最大の鍵――
捻挫・骨折後、距腿関節の拘縮は滑走性の低下と関節包線維化が主因。 単なるストレッチでは改善しにくく、時期に応じた刺激量の調整が不可欠です。
急性期(炎症〜修復初期:0〜2週)
目的:炎症コントロール+拘縮予防
| 介入 | ねらい | 注意ポイント |
|---|---|---|
| 冷却・圧迫・挙上(RICE) | 炎症と浮腫の抑制 | 熱感・皮膚温をモニタリング |
| ポジショニング(中間位保持) | 尖足拘縮の予防 | 底屈位保持を避ける |
| 軽度ROM(他動・自動介助) | 滑走維持 | 痛み誘発を避ける |
| アイソメトリック収縮 | 循環促進・筋萎縮防止 | 過負荷にならないよう強度調整 |
早期から「滑走性」を保つこと。 炎症中に動かしすぎると瘢痕形成が促進され、逆に拘縮を助長することも
炎症は速やかに終わらせることがポイント
目的:組織伸張性と関節包・滑走の改善
| 介入 | ねらい | 注意ポイント |
|---|---|---|
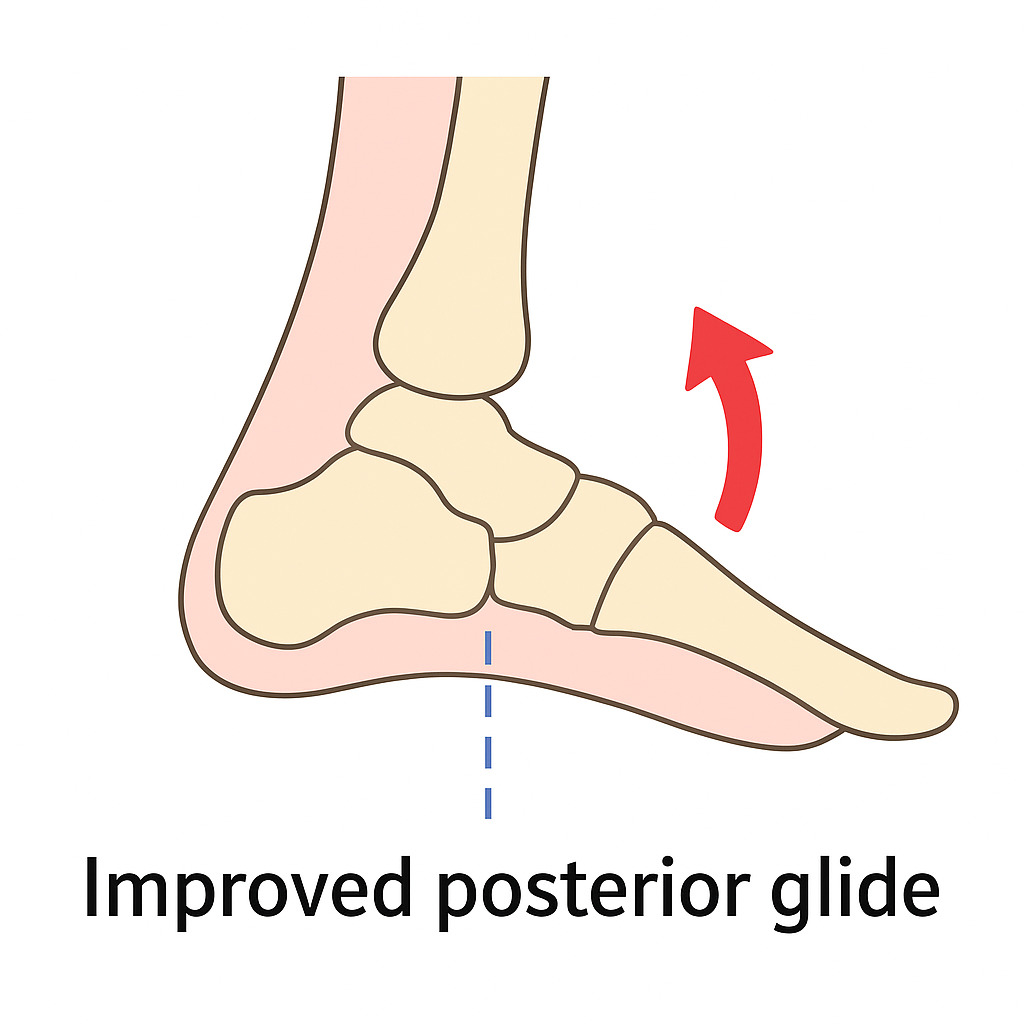
| 関節モビライゼーション(距骨前後滑り) | 距腿関節の遊び回復 | 骨前方滑り方向を誤らない |
| 温熱+ストレッチ | コラーゲン伸張性UP | 温熱後すぐに伸張刺激を入れる |
| 筋膜リリース(アキレス腱〜足底) | 筋膜連鎖の改善 | 痛覚過敏部への過刺激に注意 |
| 瘢痕モビライゼーション | 滑走面の再構築 | 創部治癒状態を確認して実施 |
| 荷重下リハ(前方荷重練習) | 距骨の前方滑り促進 | 足趾で踏ん張らない意識を持たせる |
各組織の特徴を把握して柔軟性及び動きを出すために何をしたらいいかを覚えておこう
慢性期(6週〜数か月)
目的:線維化のリモデリング+再発予防
| 介入 | ねらい | 注意ポイント |
|---|---|---|
| LLPS(低負荷・長時間ストレッチ) | コラーゲン再配列 | 高負荷は微損傷リスク |
| IASTM / 筋膜リリース | 組織間滑走の改善 | 施行前後で皮膚血流・可動性を確認 |
| 神経モビライゼーション(後脛骨・腓骨神経) | 滑走不全の解除 | 痛み・しびれ誘発時は中止 |
| モビライゼーション(距骨可動性再評価) | 関節包線維のリモデリング | 方向性の誤りに注意(前方滑りを促す) |
| 歩行・スクワット練習 | 動的安定性回復 | 足趾・距骨の協調性を意識 |
ポイント:組織は「引っ張られて変わる」。
持続的な低負荷刺激+荷重下での再教育が、可動域と機能の両立を生む。
距腿関節の拘縮改善では、
-
急性期:守る+滑らせる
-
回復期:伸ばす+温める
-
慢性期:再構築する+動かす
が鉄則。
「滑走性の確保 → 可動域の再獲得 → 機能的運動」の流れを意識することで、
単なる柔軟性ではなく“動ける足首”へ導けます。
距腿関節拘縮に対してのアプローチ方法例
特に慢性期
・LLPS(低負荷長時間伸張)
:粘弾性のクリープを利用してコラーゲン線維の再配列を促し、線維間滑走を回復させる。
細胞レベルでは機械刺激が線維芽細胞(fibroblast)に働きかけ、マトリックス合成/分解バランスを変化させる(MMP↑ / 一部の線維化シグナル↓)。
・荷重下再教育
:荷重という複合的な力学刺激(圧縮+剪断+張力)で関節面、軟骨、関節包、筋腱ユニット、神経と感覚受容器(筋紡錘・腱紡錘・関節受容器)を同時に刺激。
機能的な運動パターンを再学習させ、組織の機械的耐久性と協調性を高める。
簡単に言うと低負荷で伸ばし続けること。体重かけることが大事ですよと
・LLPS(低負荷長時間伸張)分子〜細胞レベルの作用機序
①機械的クリープ・応力緩和:持続的張力によりコラーゲン線維とプロテオグリカン間の水和・配列が徐々に変化し、軟部組織全体が伸長する(粘弾性挙動)。
②機械刺激による細胞応答(mechanotransduction):伸張が線維芽細胞のインテグリンやストレッチ活性チャネルを介してシグナルを伝え、 MMP(マトリックスメタロプロテアーゼ)発現が増加 → 古い不規則コラーゲンの分解促進 コラーゲンⅠ/Ⅲの新生と配列修正(より整列した繊維) TGF-β等の線維化シグナルの相対的変化(適切な力学刺激は過剰線維化を抑える)
③血流・代謝改善:持続伸張で微小循環が改善し、酸素・栄養供給・廃物除去が促進される → 修復環境が改善。
こんなことが身体で起きてるってことは知っておきましょう
低負荷長時間伸長(LLPS)と荷重の大切さ
組織レベルで期待される変化と臨床的意味
低負荷長時間伸長(LLPS)
①結合組織(関節包・靭帯・瘢痕)
LLPS:コラーゲン線維の部分的伸長と配列の整列化、癒着部位の滑走改善 → ROM改善(特にゆっくり伸ばしたときの制限解除)
荷重再教育:荷重方向に沿った線維配列を促すことで、機能的な安定性と耐久性が上がる(歩行や立位での耐荷力向上)
②筋・腱
LLPS:筋・腱の被動的柔軟性向上(短期的)
荷重再教育:筋の能動的長さ依存性(サルコメア数の再調整=sarcomerogenesisの可能性を含む)と筋力協調性の回復
③神経
LLPS:神経周囲の癒着を減らすことで神経滑走が改善(神経性痛やしびれの軽減につながる)
荷重再教育:神経-筋協調の改善、入力の正常化 → 過剰な共同収縮の解消
④関節軟骨・骨
荷重再教育:適正な荷重サイクルが軟骨の栄養代謝と骨のリモデリングを促す(ただし過剰負荷は逆効果)
伸ばし続けることと荷重をかけるってとても大事なことなんですね
⚫︎荷重下再教育(距腿関節)
段階的進行: ①部分荷重(PWB)→立位での荷重バランス:体重支持を減らした状態で荷重を導入(杖やステップで調整)。
②荷重付き可動(荷重下背屈/底屈):スローステップ、斜面(スロープ)での前方荷重を利用し距骨前方滑りを促す。
③機能的負荷(スクワット・ランジ・ジャンププログレッション):制御が十分になったら動的荷重へ。
・負荷量:まずは痛み0〜3/10範囲で開始。回数は3〜5回/日で短いセット(10〜15回×2〜3セット)から始め、週ごとに負荷・可動域を増やす。
・速度と制御:ゆっくりとしたeccentric control(下制御)→速い機能動作へ。荷重時の距骨前方滑りを意識させる。
・頻度:週3〜5回の構造化トレーニング+毎日の軽い荷重活動(歩行など)。
あくまで目安だと思って患者に合わせてやってください
これらで効果が実証されていますよというものです
LLPS(長時間低負荷)や荷重練習における注意ポイント・禁忌・リスク管理
・炎症が強い急性相ではLLPSの時間・強度を控える(まずは浮腫・炎症コントロール)。
・痛みを用いた過度の強刺激は線維化を助長する可能性がある(過度の組織微損傷→瘢痕悪化)。痛みは指標にするが、強い急性痛や神経症状は除外/再評価。
・**神経症状(しびれ・走る痛み)**が誘発される場合は神経滑走評価を行い、神経モビライゼーションを優先するか慎重に行う。
・皮膚創・縫合部がある場合は創部の治癒状態を確認し、瘢痕が成熟するまで強い機械的刺激は避ける。
・高齢者や骨粗鬆症の患者は骨リスクを検討(過度な荷重で微小骨折リスク)。
・患者教育:home program の遵守が効果の鍵。患者に「短期で一気に改善」は期待させないで、週間単位での改善を説明する。
患者自身がどれだけ適切に定期的に行うかがもっとも重要です。大事さを伝えるのもPTの仕事
僕も日々、話の抑揚や言葉選びで伝わるように努力してます。ぶっちゃけこれが1番難しい
距腿関節特有の注意
・距骨の動き(前後滑り)を操作する際は力の方向に注意:誤った方向で強く引くと副靭帯や関節軟骨に負担。
・腓骨神経・後脛骨神経への牽引で感覚異常が出たら中止。
・アキレス腱や腓腹筋の過伸張は防ぐ(筋腱が短縮している場合は筋力低下や過伸張を招く恐れあり)
骨や神経、軟部組織の解剖学を知っておかないとこれらの注意点を理解できません
どこにどのように存在するか把握しておきましょう
臨床での評価とフォロー(何を見れば効果が出ているか)
・可動域(PROM, AROM):背屈・底屈の角度(座位・立位で測定)
・機能テスト:Lunge test、片脚立ち時間、階段昇降のスムーズさ
・歩行解析:足底接地、距骨の前方位・足関節タイミング
・組織評価:瘢痕滑走、軟部組織の圧痛、皮膚の可動性
・患者報告アウトカム:疼痛、機能障害、活動制限スコア(例:FAAM、LEFSなど)
もちろん数値も大事ですが患者自身の違和感などの主観的要素にも目を向けましょう
現場ですぐ使える短期プロトコル(距腿拘縮の例)
A. LLPS(長時間低負荷伸長)(在宅用)
セット:10分保持 × 3回/日(合計30分)を目標に開始
方法:足底にストラップをかけた状態で穏やかに背屈位を取り、痛みはNRS0〜3/10に抑える。入浴後や温熱直後に行うと効果的。
週次評価:可動域 + Lunge test を週1回測定
非荷重と荷重位での背屈可動域を測るといいと思います
シンプルですが軟部組織性の拘縮を改善するには伸ばし続けることがいい
B. 荷重再教育(臨床でのプログラム)
週3回セッション(+在宅課題)
メニュー例: ・部分荷重の前方スライド(3セット×10回) ・立位での短いスクワット(荷重コントロール重視:3×8) ・斜面歩行(つま先上げを誘導) 2分×3 ・バランス課題(片脚立ち 3×30s)
進行:痛みが低下し制御が良ければ、荷重量と可動域を増やす(負荷、速度、複雑さを調整)。
非荷重と荷重位では足関節の動きは異なります
距腿の動き、距骨下の動き、距舟の動きなどの動きを良くするために荷重下での練習も取り入れて


コメント